 La salud de las mujeres es el resultado de un conjunto de condicionantes biológicos, psicológicos, sociales, culturales y medioambientales. No se puede abordar ningún problema de salud sin tener en cuenta todos estos aspectos. Tradicionalmente, la medicina ha dejado de lado los condicionantes psicosociales de la salud, pero es igualmente parcial poner el foco, por ello,únicamente sobre este factor. La salud de las mujeres es el resultado de un conjunto de condicionantes biológicos, psicológicos, sociales, culturales y medioambientales. No se puede abordar ningún problema de salud sin tener en cuenta todos estos aspectos. Tradicionalmente, la medicina ha dejado de lado los condicionantes psicosociales de la salud, pero es igualmente parcial poner el foco, por ello,únicamente sobre este factor.
En este artículo quiero explicar todos los aspectos orgánicos que hay que tener en cuenta para abordar adecuadamente los problemas de salud de las mujeres. Además, como se verá, señalo hasta qué punto es precario el conocimiento que la medicina (biologicista) tiene de nuestro organismo.
MORBILIDAD DIFERENCIAL: EN LA ENCRUCIJADA DE LO PSICOSOMÁTICO
Tanto la investigación médica, como la docencia y la asistencia sanitaria han mirado a las mujeres “como si fuesen hombres” y no han visto sus problemas y enfermedades específicas, ni han entendido sus quejas, su malestar y su dolor. La salud de las mujeres se ha estudiado y valorado sólo como salud reproductiva y este enfoque ha impedido abordar la salud de las mujeres desde una perspectiva integral.
También, la “super especialización” a que se ha visto sometida la medicina en los últimos treinta años, en aras de la eficacia, ha troceado el cuerpo de los pacientes en general y, en especial, de las mujeres, ya que son las que demandan más atención de los servicios sanitarios ambulatorios que no precisan hospitalización.
Existe aún un gran desconocimiento- por falta de investigación y de información- de las enfermedades que padecen las mujeres, de sus causas y de la manera de prevenirlas. De hecho, la formación médica no ha remarcado nunca que puede haber diferencias en el modo de enfermar de mujeres y hombres, que los métodos de diagnosticar pudieran ser diferentes, o que las terapias y los fármacos tuvieran diferentes maneras de actuar entre mujeres y hombres.
La formación del médico o la médica de primaria o de hospital no ha sido enfocada hacia las patologías más prevalentes entre el sexo femenino, ni tampoco se dispone (porque no existe) de una ciencia sistematizada para apreciar la diferente expresión de la sintomatología de algunas enfermedades según el sexo de las personas. En definitiva, falta desarrollar la ciencia (hacerla visible y comunicarla) de la MORBILIDAD FEMENINA DIFERENCIAL, para erradicar la cultura del sufrimiento que intenta esconder la ignorancia científica de las causas del malestar y la sintomatología, predicando a las mujeres la resignación y la sumisión a un supuesto destino fatal que las obliga a vivir con molestias y con dolor.
¿Qué es la morbilidad femenina diferencial?
 Definimos la morbilidad diferencial como el conjunto de enfermedades, motivos de consulta o factores de riesgo que merecen una atención específica hacia las mujeres, sea porque sólo en ellas se pueden presentar dichos problemas, o porque éstos sean mucho más frecuentes en el sexo femenino. Pueden ser causadas por las diferencias biológicas respecto al sexo masculino, como ocurre con los trastornos de la menstruación, las enfermedades derivadas de embarazos y partos, o los tumores ginecológicos. Definimos la morbilidad diferencial como el conjunto de enfermedades, motivos de consulta o factores de riesgo que merecen una atención específica hacia las mujeres, sea porque sólo en ellas se pueden presentar dichos problemas, o porque éstos sean mucho más frecuentes en el sexo femenino. Pueden ser causadas por las diferencias biológicas respecto al sexo masculino, como ocurre con los trastornos de la menstruación, las enfermedades derivadas de embarazos y partos, o los tumores ginecológicos.
También entran en esta definición las enfermedades que, sin ser específicas del sexo femenino, se presentan con una mayor frecuencia (alta prevalencia) y son causa de muerte prematura, enfermedad o discapacidad más entre las mujeres que entre los hombres, como son las anemias, el dolor crónico, las enfermedades autoinmunes, las enfermedades endocrinológicas, la ansiedad y la depresión.
Existen también factores de riesgo diferenciales que deberían ser prevenidos o abordados de forma diferente entre mujeres y hombres, como las causas de patología cardiovascular, diabetes mellitas, o la obesidad. Lois Verbrugge ya señalaba en el año 1989 que el peor estado de salud de las mujeres se debía a riesgos adquiridos y aspectos psicosociales como el sedentarismo, el paro, o el estrés físico y mental que produce la doble o triple jornada laboral que deben realizar, así como el trabajo emocional que constantemente realizan en su papel de cuidadoras de toda la familia y de su entorno o, como señala Mira Shiva, (ver Dossier MYS 15), la falta de comida o la sobrecarga interminable del trabajo doméstico en condiciones muy precarias.
Lois Verbrugge señaló, también, que las mujeres presentan más enfermedades crónicas y hacen un mayor uso de los servicios sanitarios ambulatorios, dato que se ha confirmado en la literatura en todos los países del mundo que tienen una accesibilidad igualitaria al sistema sanitario.
Aunque utilicen más los servicios, no están incluidas o han sido subrepresentadas en los ensayos clínicos, y como resultado, los datos obtenidos de investigaciones en una población predominantemente masculina son frecuentemente extrapolados de forma inapropiada para el uso clínico entre mujeres. Esta situación, denunciada desde el año 1990 desde diversos foros internacionales, no ha mejorado en los últimos 14 años, ya que los ensayos clínicos actualmente sólo incluyen en torno al 24% de mujeres y sólo en un 14% de los mismos se ha realizado un análisis específico de género.
Invisibilidad de los síntomas
La ausencia de investigación sobre cómo se manifiestan las enfermedades entre mujeres hace que los métodos de recogida de información estén sesgados y que no se valore la diferencia entre la manifestación de síntomas. Por ejemplo, al no estar incluidas las mujeres en los primeros estudios sobre las manifestaciones del infarto de miocardio, nadie reparó en que los primeros síntomas que presentan las mujeres sean un estado nauseoso, con dolor abdominal alto y un dolor retroesternal que sube a las mandíbulas, en lugar del típico dolor precordial que irradia al brazo izquierdo que presentan mayoritariamente los hombres. La ausencia de investigación y la predisposición del inconsciente médico a atribuir toda la sintomatología femenina a problemas inferiores hace que los diagnósticos se sesguen hacia atribuciones psicológicas sin demostración clara.
Ya en 1981 Bernstein y colaboradores demostraron que el 25 % de las demandas de las mujeres en atención primaria eran atribuidas, de entrada, a problemas psicosomáticos, frente a sólo un 9 % de las quejas de los hombres. El análisis de los motivos de consulta pone de manifiesto que el primer motivo de consulta de las mujeres en atención primaria es el DOLOR localizado en alguna parte del cuerpo, o en todo el cuerpo: “Me duele todo” es una de las demandas más frecuentes. El segundo motivo de consulta es el CANSANCIO. Algunas mujeres se quejan en tercer lugar de ansiedad o depresión, pero es casi siempre el profesional médico quien diagnostica problema de salud mental ante los síntomas no definidos. Precisamente en los estudios realizados en atención primaria se refleja que es el sexo femenino el que presenta la mayoría de los síntomas sin diagnóstico.
La falta de ciencia promueve, también, que se realicen enfoques diagnósticos erróneos etiquetando con rapidez determinados síntomas como problemas psicológicos, sin que se analice con detenimiento la existencia de patologías clínicas y subclínicas que puedan dar la misma sintomatología.
EL CICLO MENSTRUAL. EL GRAN DESCONOCIDOÇ
De la invisibilidad, al tabú científico
La menstruación ha sido uno de los primeros fenómenos cíclicos de los seres humanos que pudieron observar los pueblos primitivos. Durante años su presencia ha permanecido oculta y ha sido tabú para muchos pueblos que obligaban a sus mujeres a alejarse de las casas con la falacia de que su presencia durante la fase menstruante contaminaba los productos agrícolas y alteraba el crecimiento del ganado. De hecho, hasta mediados del siglo XX, la mayoría de las mujeres quedaban embarazadas desde la primera menstruación en la adolescencia y casi no volvían a tener la menstruación durante su vida reproductiva, porque estaban embarazadas o en período de lactancia. Debido a este hecho sólo presentaban trastornos de la menstruación las mujeres que, por provenir de clases altas o por otras circunstancias, no tenían sus primeros hijos hasta después de los veinte años.
La ciencia médica ha ignorado el estudio de la menstruación y sólo a mediados del siglo XX se inició el estudio del ciclo y de las hormonas hipofisarias, precisamente con la intención de suprimirlo para conseguir medicamentos anticonceptivos. En cambio, es muy difícil encontrar estudios que especifiquen cuales son las características normales del ciclo menstrual.
El estudio del ciclo y sus efectos periféricos en todo el cuerpo, así como las bases neuroendocrinas del síndrome premenstrual, no se iniciaron hasta la década de los 80 del pasado siglo. De hecho, ha sido la investigación realizada en Suecia y Dinamarca la que ha dado las pautas de normalidad (Asso, O. 1988).
La menstruación como indicador del estado de salud
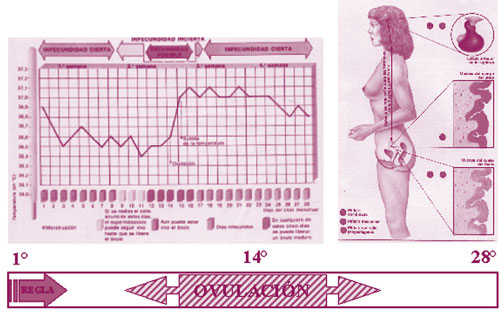
El ciclo menstrual normal oscila con una menstruación cada 26 a 32 días, aproximadamente un ciclo lunar que es de 28 días. La duración es de un día con fuerte pérdida y dos o tres días más con pérdidas menores. La cantidad máxima de pérdida debería ser unos 100 cc, como máximo la cantidad de una copa de vino, aunque es difícil apreciar la pérdida de forma subjetiva porque muchas personas relacionan la intensidad mayor o menor con las pérdidas que experimentaban su madre, sus hermanas o sus amigas. La menstruación no debe producir dolor y, en todo caso, una ligera molestia. No debe ser precedida de síntomas ni corporales ni de labilidad en el estado de ánimo.
La menstruación es un hecho fisiológico que prepara cada mes el cuerpo para la concepción y el anidamiento, no es una maldición bíblica ni sus molestias se deben vivir en silencio porque, en realidad, cuando se presenta fuera de los parámetros normales, sus características anómalas son claros indicadores de problemas de salud, o de nutrición o de estrés físico y mental.
Implicaciones hormonales
El ciclo menstrual normal implica variaciones en diversos niveles hormonales, a veces sutiles, a veces manifiestos, lo que significa que durante la edad reproductiva (desde aproximadamente los 13 años hasta los 50) algunos niveles hormonales de la mujeres serán cada día diferentes, según el momento del ciclo menstrual.
Para que exista menstruación deben existir estrógenos a niveles adecuados para producir un crecimiento endometrial. Para que la hemorragia no sea excesiva a partir del día 14 del ciclo ovárico, se inicia la producción de progesterona que impide que el tejido del endometrio crezca de forma exponencial y lo prepara para el anidamiento, si hubiera una concepción.
En esta segunda fase del ciclo y, sobre todo, entre los días 17 al 23, se incrementa la secreción de varias hormonas implicadas en el metabolismo de agua corporal (renina, angiotensina, aldosterona) y se retiene líquido. En condiciones normales esta retención debería ser imperceptible, pero cuando hay exceso de estrógenos por condiciones de estrés o por exceso en el medio ambiente, o cuando disminuye la secreción de progesterona por las mismas causas, esta retención puede ser intensa y provocar un aumento de unos 2 o 3 Kilos de peso antes de la menstruación.
Desde el momento de la ovulación también se producen incrementos de neurotransmisores cerebrales (de adrenalina y noradrenalina central y periférica, y de beta endorfinas) que permanecen elevadas hasta tres días antes de la menstruación. Estas variaciones, en condiciones normales, deberían ser casi imperceptibles pero, según los niveles, pueden causar cambios en el estado de ánimo y en el humor.
Implicaciones neuroendocrinas sobre el estado de ánimo y humor
Los cambios hormonales en el sistema hipotalámico y el efecto de los estrógenos sobre el sistema noradrenérgico, dopaminérgico y receptores de serotonina, y el de la progesterona natural sobre los receptores Gaba, han demostrado que los cambios de humor y estado de ánimo durante el ciclo menstrual tienen una base neuroendocrina.
Por un lado, los niveles de estrógenos colaboran en la excitabilidad del sistema nervioso también para estimularlo y tonificarlo (efecto antidepresivo), y la progesterona natural tiene un efecto armonizador al estimular la sedación y el sueño y colabora en la eliminación del exceso de líquidos, de irritabilidad y la tensión nerviosa.
Si no hay alteraciones, se puede sentir un ligero incremento de ansiedad entre los días 16 al 23 del ciclo y cierta irritabilidad y tensión nerviosa los cinco días anteriores a la menstruación.
La libido (apetencia sexual) y la actividad sexual se incrementan en la primera fase del ciclo (del 6 al 12) y durante la fase ovulatoria, y disminuye en la segunda fase, con un ligero incremento durante los cinco días anteriores a la menstruación. Todos estos cambios son fisiológicos, y pasan desapercibidos para las mujeres y para los mismos profesionales, porque se han investigado en los últimos veinte años.
También existen variaciones en la agudeza de los órganos de los sentidos con un incremento en la sensibilidad de la visión, audición y tacto hasta el pico ovulatorio, y una disminución durante la segunda fase, excepto para el olfato, que se incrementa desde la primera fase folicular por el efecto de los estrógenos y continúa aumentando su sensibilidad hasta el momento de la menstruación. Muchas mujeres embarazadas también relatan el incremento de la sensibilidad olfativa y son capaces de detectar la presencia de alguna fruta enmohecida aunque esté a veinte metros de distancia.
Síndrome premenstrual
Si la ovulación no se produce, o lo hace con poco estímulo por parte de la hormona luteinizante (LH) ya sea por exceso o por defecto de estrógenos, los desequilibrios en el estado de ánimo se agudizan y existen mayor irritabilidad, nerviosismo y tensión, y a veces ganas de llorar en los días previos a la menstruación, lo que se denomina Síndrome Premenstrual. Se acompaña también de retención de líquidos, tensión mamaria y dolor en la pelvis que irradia a extremidades inferiores. El exceso de estrógenos tiene también relación con la presencia de las migrañas, cefaleas muy intensas que afectan a la mitad de la cabeza y que se presentan dos días antes o durante la menstruación.
Hasta ahora, y puesto que no había estudios, muchas de las variaciones del humor se atribuían al rechazo de las mujeres a su menstruación o a su naturaleza “histérica”, lo que ha hecho más difícil la posibilidad de correlacionar los síntomas con alteraciones hormonales, y más invisibles las sensaciones que sentían las mujeres y que sólo se atrevían a contarse unas a otras a escondidas. Todavía muchas se ven rechazadas por los profesionales de la medicina si se atreven a explicar los síntomas relacionados con el ciclo menstrual.
El ciclo menstrual puede alterarse en situaciones de estrés físico y mental o debido a alteraciones metabólicas y endocrinas como la disfunción de la función tiroidea.
Implicaciones oseas
Existe un tipo de pérdida de formación ósea que sólo está presente en el sexo femenino, que es la ostepenia por anovulación o déficit de fase luteínica. Ha permanecido invisible durante muchos años porque no se conocía el efecto de la progesterona natural como colaboradora en la formación del hueso.
El papel de la progesterona
Una característica diferencial de la biología femenina respecto a la masculina es su funcionamiento cíclico. Toda situación de estrés produce cambios en la regulación hormonal del ciclo menstrual. La mujer ovula por el estímulo que proviene del sistema nervioso central y, si éste recibe constantes agresiones, se produce una deficiencia de las hormonas de ovulación y, en consecuencia, el déficit de una de las hormonas que el cuerpo de las mujeres necesita para mantener su equilibrio: la progesterona.
En los estudios de MR Soules (1987, 1989, 1991, 1994), en Estados Unidos, se pone de manifiesto que la insuficiencia de progesterona o déficit de fase luteínica es constante en las etapas críticas de la vida, como pueden ser situaciones de estrés, de divorcio, inicio de un nuevo trabajo, períodos de paro, existencia de angustias económicas o crisis importantes de la familia. La mencionada insuficiencia de progesterona condicionará también el aumento en la cantidad de sangre menstrual, la aparición de miomas, de mastopatía fibroquística y, a la larga, constituye un factor de riesgo de contraer cáncer de mama y de endometrio.
Algunas mujeres pueden empezar a perder masa ósea desde los 20 años.
El estrés crónico condiciona una deficiencia de progesterona crónica en el cuerpo de la mujer, como demuestra la doctora J. Prior, endocrinóloga de Vancouver, que ha realizado investigaciones sobre las consecuencias del déficit de ovulación en la masa ósea. Estudiando atletas y bailarinas de ballet clásico, sometidas a ejercicio físico constante y extenuante, constató que la pérdida de la ciclicidad ovulatoria durante más de 9 meses, en mujeres jóvenes de 18 a 25 años, condiciona una pérdida del 20% de masa ósea.
La osteopenia, por lo tanto, no será un riesgo de la vida adulta de la mujer, sino que ya se presenta desde la etapa de la juventud y condiciona a largo plazo y según las condiciones de trabajo, ergonomía y posturas laborales, alteraciones crónicas del sistema músculo-esquelético.
La menstruación como armonía de la diferencia
La menstruación, además de reflejar la armonía del organismo de una mujer (o la falta de ella), también refleja la armonía o desarmonía de una cultura con relación a la diferencia sexual, ya que se manifiesta de forma equilibrada si el entorno es también armónico. De hecho, las condiciones de vida y trabajo influyen de modo directo en dicha armonía y en sus trastornos posteriores. El análisis de las conductas de algunos pueblos como los indios mohicanos que demostraban su respeto hacia las mujeres ofreciéndoles comida y alejándolas de los trabajos duros durante la menstruación, es un ejemplo de respeto a la diferencia.
El equilibrio menstrual y las consecuencias a largo plazo de su abolición
La investigación actual no se está centrando, una vez más, en el estudio del ciclo menstrual normal y su relación con el resto del organismo de la mujer, sino en cómo abolir la regla como medio de eliminar sus trastornos.
La pura lógica aconseja que, dada la falta de estudios científicos de evidencia buena sobre las causas de los trastornos de la menstruación
-y el hecho de que los esfuerzos de la investigación se hayan centrado más en encontrar medicación anticonceptiva que en ayudar a la regulación del ciclo-, antes de abolir lo que existe sería mejor empezar a entenderlo, ya que la intervención agresiva sin el estudio de las consecuencias a largo plazo podría causar muchos más daños que los supuestos beneficios.
EL MALESTAR Y LA MORBILIDAD INVISIBLE
Las causas de morbilidad más frecuente entre mujeres menores de 50 años que pueden producir cansancio, malestar y dificultades en la memoria y la capacidad de concentración, están relacionadas con las anemias y las deficiencias de almacenamiento de hierro, en primer lugar, y con las enfermedades autoinmunes, las enfermedades endocrinas (con el hipotiroidismo y la tiroiditis autoinmune en primer lugar) y la osteopenia. La característica prioritaria de estas enfermedades es que se presentan de forma insidiosa, lentamente, y van minando la energía corporal de quien la presenta. Este cansancio crónico o fatiga crónica va destruyendo la seguridad en una misma e interfiere en la claridad necesaria para tomar decisiones. Estos problemas ocurren además en las etapas de la vida en que más decisiones se deben tomar. La segunda característica es que para diagnosticarlas se precisa la realización de analíticas, por lo que es difícil que su diagnóstico pueda ser extendido con equidad a toda la población. De hecho, cuando en la encuesta de salud de Catalunya se preguntó a la población femenina si había padecido con anterioridad anemia, enfermedades tiroideas u osteoporosis, la prevalencia fue abrumadora para el sexo femenino, pero la característica social relevante fue que sólo lo sabían las mujeres de la clase alta que se habían podido realizar las analíticas o las exploraciones necesarias para diagnosticarlas.
Anemias y deficiencias de almacenamiento de hierro
Las anemias son enfermedades que se producen cuando disminuye el número de glóbulos rojos, o su forma, y/o cuando disminuye el contenido de hemoglobina de estas células, y se presentan con mucha más frecuencia entre mujeres (entre un 18 y un 75 por ciento de los casos, según los países). La molécula de hemoglobina transporta oxígeno a cada célula del cuerpo. Cuando las personas están anémicas sus tejidos reciben mucho menos oxígeno. Los síntomas, a menudo vagos e insidiosos, pueden incluir fatiga crónica, irritabilidad, mareos, problemas de memoria, disnea de esfuerzo, dolores de cabeza y doloresóseos. Las mujeres de piel oscura o de raza negra pueden parecer de piel gris, y las de raza blanca con la piel muy pálida. Las anemias moderadas o las deficiencias de las reservas de hierro del cuerpo pueden producir esta sintomatología pero en menor intensidad.
Anemias por déficit de hierro
La anemia por déficit de hierro es la forma de anemia más frecuente entre las mujeres, a menudo producida por sangrados menstruales abundantes o por hemorragias producidas durante abortos, partos, o por la cirugía de los fibromas. Las mujeres embarazadas son especialmente proclives a la anemia debido a que el feto necesita mucho más hierro para su desarrollo que el que la madre puede ingerir incluso con una buena alimentación. Por ello seria muy importante que las mujeres iniciaran sus embarazos con unas reservas de hierro normales (ferritina) en su organismo.
La deficiencia de almacenamiento de hierro también produce cansancio
En algunos libros antiguos de hematología todavía se afirma que “las mujeres sanas tiene las reservas de hierro (ferritina) bajas”. Esta afirmación ha subvalorado y ha hecho invisible una de las causas más frecuentes de cansancio, ansiedad y dolor generalizado de las mujeres, que tienen una causa biológica pero que no se pueden objetivar sin una analítica. Estudios realizados (Yehuda) en niños hiperactivos o lactantes que padecían crisis de llanto continuadas o los denominados “cólicos” del lactante, ya demostraron su relación con la falta de reservas de hierro en el organismo.
Está relación con estados de ansiedad se debe a que muchos de los receptores en las neuronas cerebrales de los neurotransmisores de dopamina están formados en parte por ferritina. Cuando esta proteína y su reserva de hierro interna están bajas, la dopamina flota libremente produciendo incremento de angustia y ansiedad en los adultos y, en los niños, llantos, miedos e hiperactividad.
Un grupo de investigadores de la Universidad de Baltimore ha demostrado que la disminución de las reservas de hierro entre las adolescentes, cuando inician las menstruaciones, casi siempre muy abundantes y que duran más de cinco días, aunque no tengan anemia, es la causa de la disminución de la memoria y la capacidad de concentración, que mejora con la administración de sulfato ferroso.
Nuestro grupo realizó el seguimiento de 150 mujeres con reservas de hierro bajas (ferritinas por debajo de 30) comparadas con mujeres con reservas normales. La deficiencia de hierro, sin anemia, se relacionaba con la presencia de síntomas que habitualmente se habían atribuido a la anemia. Presentaban: Cansancio, pérdida de memoria, dolor generalizado, frío en las extremidades superiores e inferiores, caída de pelo y uñas frágiles y que se abrían en capas. Los niveles de ansiedad eran elevados, sobre todo los síntomas psicosomáticos, y mejoraron con el tratamiento con suplementos de hierro. También evaluando calidad de vida se observó una deficiencia de energía, una inversión del sueño con somnolencia durante el día y insomnio nocturno, y disminución del estado de salud percibida.
La frecuencia de la deficiencia de ferritina entre las mujeres es muy elevada, en las edades en que existe menstruación. Estudios en Estados Unidos en población con buena alimentación detectaron 50% de mujeres con deficiencia frente a un 2% de hombres. Entre poblaciones de mujeres trabajadoras con gran estrés laboral se detectó la deficiencia en un 75% de las series estudiadas. Se trataría por lo tanto de la patología subclínica más frecuente entre el sexo femenino, y la que puede producir mayor número de síntomas, que aunque de origen orgánicos, se pueden manifestar como trastornos psicológicos y psicosomáticos.
 Anemias por déficit de vitaminas del grupo B Anemias por déficit de vitaminas del grupo B
Las mujeres embarazadas, las mujeres que han tenido muchos hijos, las que estén tomando anticonceptivos orales y las mujeres malnutridas, pueden sufrir anemias por déficit de ácido fólico y de vitaminas del grupo B. Se puede prevenir o tratar dicha anemia por medio de la ingesta de granos integrales y verdura de hoja verde oscuro y/o tomando suplementos de ácido fólico. Las personas vegetarianas que no comen productos lácteos ni que provengan de animales pueden sufrir una anemia perniciosa producida por la pérdida de vitamina B 12 (presente en todos los productos de origen animal). Los síntomas de esta anemia pueden incluir quemazón o debilidad en las piernas, además de cansancio y pérdida de memoria y capacidad de concentración.
Enfermedades autoinmunes
Son enfermedades autoinmunes aquellas en las que células del propio cuerpo se hacen extrañas para el organismo que reacciona fabricando anticuerpos contra ellas. Esto puede ocurrir contra células de las articulaciones, como en la artritis reumatoide, contra células musculares y viscerales, como en el lupus eritematoso, el síndrome de Sjoegren y la conectivitis mixta, o contra las células del tiroides, como en la tiroiditis autoinmune. Casi todas las enfermedades autoinmunes se inician por cansancio y dolor, que se instauran lenta y progresivamente, por lo que también son difíciles de diagnosticar y se confunden con otros estados de malestar. Algunos de los procesos autoinmunes interfieren además con la función cerebral, produciendo síndromes depresivos por deficiencia de neurotransmisores. Su frecuencia puede oscilar entre un 25% de la población femenina en el caso de la tiroiditis, o un caso por mil en el lupus. El hecho de que estas enfermedades se introduzcan de forma solapada y produzcan malestar y cansancio, y el largo periodo que habitualmente transcurre hasta que se diagnostica, que puede ser de varios años, también colabora a crear un estado depresivo, ya que las mujeres han de vivir y trabajar con una baja calidad de vida.
¿Por qué las enfermedades autoinmunes son más frecuentes en el sexo femenino? Aunque no están claras las causas, y en algunos casos podría existir una predisposición genética ligada al cromosoma X, no demostrada, los fenómenos autoinmunes sufren una modulación en función de las hormonas sexuales. El hecho de que algunas de ellas se presenten de forma virulenta después del embarazo, que es un período de suspensión inmunológica, hizo sospechar ya esta relación, pero después se ha podido demostrar que son los mismos estrógenos, la hormona predominante en el sexo femenino, los que estimulan la producción de anticuerpos y que, en cambio, la progesterona natural que se produce en la segunda fase de ciclo y durante el embarazo, es inmunosupresora. Un exceso de estrógenos en el medio ambiente también es un estímulo para las enfermedades autoinmunes.
Enfermedades endocrinas
Las alteraciones de la función tiroidea son muy frecuentes en el sexo femenino tanto por razones genéticas como por la interacción que las hormonas sexuales y algunos fármacos, como los anticonceptivos hormonales, que interfieren en su función y favorecen la presencia de alteraciones inmunológicas en la glándula.
La glándula tiroidea es una de las más sensibles a las radiaciones nucleares (incremento de cáncer de tiroides en Chernóbil), y las deficiencia de yodo crónicas, como las de las zonas montañosas del interior, contribuyen a su mal funcionamiento y a la presencia de bocio (tiroides grande). Pero la patología más frecuente es la tiroditis autoinmune o tiroiditis de Hashimoto, que se presenta en un 25% de las mujeres después del embarazo- aunque en muchos casos remite espontáneamente- y a partir de los 40 años (alrededor del periodo de perimenopausia, cuando empieza a declinar el nivel de progesterona). El exceso de xenoestrógenos en el medio ambiente contribuye también a la presencia del incremento de tiroiditis en niños y chicas y chicos jóvenes.
La mayoría de tiroiditis acaban dañando la función tiroidea. En un 5% de casos provocan un exceso de función denominado hipertiroidismo pero, en la mayoría de alteraciones, conducen a la hipofunción tiroidea. Los primeros síntomas de la hipofunción son el cansancio, la pérdida de memoria, el dolor muscular generalizado, y la tendencia a la depresión. Esta es la segunda causa orgánica de malestar que se confunde con problemas psicológicos, ya que al ser una patología con una clínica muy insidiosa, se precisa también una analítica concreta, (TSH) para poder diagnosticarla. A partir de una TSH superior a 3 UI/ml ya empiezan a presentarse síntomas como el estreñimiento, una sensación de frío superior a la de las personas que las rodean, dolor muscular, excesos de menstruación, confusión y torpeza mental. La hormona tiroidea normal es un estímulo directo de los neurotransmisores antidepresivos como la serotonina y la adrenalina. Su deficiencia contribuye a muchos estados depresivos que no mejoran ni con la medicación antidepresiva.
Estudios de calidad de vida han puesto de manifiesto que la disminución de la función tiroidea se acompaña también de cambios sutiles, como la imposibilidad de acabar las tareas domésticas aunque se cumpla bien con el trabajo remunerado; presentan dificultades para realizar una vida satisfactoria, ya que presentan pérdida de deseo y de libido y dificultades para extender sus relaciones sociales, ya que por la noche están tan cansadas que no desean salir ni a cenar con las amistades. Estos cambios mejoran con el tratamiento con levotiroxina sódica a dosis bajas sólo suficientes para normalizar la función tiroidea.
¿Cuántas mujeres cansadas y tristes, tratadas con antidepresivos, presentan en realidad una hipofunción tiroidea invisible y no tratada?
Deficiencia clínica y subclínica de vitamina D. Hiperparatiroidismo secundario
Las causas de la desmineralización ósea, aparte de la ya explicada osteopenia por anovulación, hay que buscarlas en el déficit de vitamina D y en el hiperparatiroidismo secundario a este déficit. Esta patología está presente en todas las edades de la vida de los seres humanos. Produce discretos hiperparatiroidismos secundarios al déficit de vitamina D y una miopatía periférica. La enfermedad se manifiesta con la presencia de dolor muscular generalizado en todo el cuerpo, cansancio y pérdida de memoria y de concentración. Se calcula que a partir de los 50 años un 38% de la población femenina puede presentar un déficit subclínico de Vitamina D con un hiperparatiroidismo secundario que, a partir de los 70 años, podría afectar hasta el 70% de la población tanto masculina como femenina.
Aunque seamos un país con mucho sol, las deficiencias de vitamina D son más frecuentes que en países del Norte de Europa. El metabolismo de la Vitamina D es complejo, ya que, para estimular la provitamina D a través de la piel, se requiere tomar el sol con el 30% del cuerpo descubierto, y que los rayos solares caigan perpendiculares a la piel. Esto sólo se produce entre las 12 y las 4 de la tarde, que son horas de máxima insolación y de calor, por lo que muchas personas evitan tomar el sol. Por otro lado, a partir de los 60 años, la piel ya no produce la misma provitamina con la insolación. Pero además esta provitamina se debe metabolizar primero en el hígado y después en el riñón para que sea activa, por lo que cualquier enfermedad hepática o renal modificará su producción. Por ello será recomendable la administración de calcio y vitamina D en las mujeres mayores de 50 años y en los hombres a partir de los 60 años y en todas las personas que presenten osteoporosis. Estamos encontrando una alta prevalencia de esta deficiencia en mujeres diagnosticadas de fibromialgia, pero que no habían sido estudiadas en morbilidad diferencial.
En la medida en que los estudios epidemiológicos no se han hecho con la premisa de que las enfermedades podían manifestarse de forma distinta entre mujeres y hombres y que existen enfermedades que se presentan entre mujeres de forma casi prioritaria, sin olvidar la exclusividad de los trastornos de menstruación, la morbilidad femenina ha permanecido invisible. Falta ciencia y faltan tratamientos precisamente de estos problemas porque han permanecido invisibles. Además, como sus manifestaciones son sutiles e insidiosas, se confunden con trastornos psicosomáticos o con estados de ansiedad o depresión, lo que hace mucho más difícil que se investiguen claramente las relaciones entre los síntomas y sus causas orgánicas, clínicas y subclínicas, que permanecen solapadas.
No se debería diagnosticar a una mujer de trastornos psicosomáticos sin haber analizado a fondo todas las patologías descritas anteriormente.
BIBLIOGRAFÍA*
- Healy, Bernardine. A New Prescription For Women’s Health. Getting The Best Medical Care In A Man’s World. Viking Penguin. New York 1995.
- Valls-Llobet, Carme. Mujeres y hombres: Salud y diferencias. Folio 1994.
- Belanger H, Charbonnearu L. La Santé des Femes. Edisem F.M.O.Q Maloine. Quebec 1994.
- The Boston Women’s Health Book Collective. Nuestros Cuerpos, Nuestras Vidas. Plaza y Janés. Barcelona 2000.
- Varios autores. Simposio Mujer y Calidad de Vida. CAPS. Barcelona 1990.
*Para una bibliografía más detallada consultar con la autora a [email protected].
|

